|
يكي از مهمترين وظايف پرستاران انجام مراقبت هاي بعد از
عمل مي باشد،
عمل جراحي براي بيماران واقعه بزرگي تلقي شده و در مواردي به عنوان رخداد تكرار
ناپذير در طول عمرشان خواهد بود.
پرستاران با حمايت از حقوق بيمار از جمله انجام مراقبت هاي استاندارد
به عنوان مدافع آنها عمل كرده و بدينوسيله به آنان كمك كرده تا از
عوارض بعد از عمل مصون مانده و در مسير دستيابي به سلامت قرار گيرند.
از طرفي به بيمار و خانواده وي كمك مي كنند تا در جهت سازش با اثرات
باقيمانده بيماري پيش روند و با آموزش بياموزند چگونه از خود مراقبت
كنند بخصوص در اعمال جراحي كه در ضايعات نخاعي انجام مي شود.
مراقبتهاي پرستاري
بعد از عمل بسيار مهم است به جهت اينكه گاهي اوقات
يك عامل خطرساز شانس يك فرد را براي ايجاد عارضه، بيماري يا آسيب
افزايش مي دهد.
بنابراين پرستار موظف است قبل از عمل با انجام يك سري اقدامات بيمار را
بررسي و عوامل خطر ساز مشخص وبا همكاري تيم پزشكي برطرف نمايد چرا كه
همانند ساير اجزاء سلامت ، اغلب عوامل خطرساز
با یکدیگر مرتبط مي باشند به خصوص
در اعمال جراحي كه متعاقب ضايعات نخاعي انجام مي شود.
مراقبت پرستاري بعد از عمل بر پايش و حفظ وضعيت تنفسي، گردش خون،
نورولوژيك، مايعات و الكتروليت ها و كنترل درد متمركز است.ساير
فاكتورهاي مهم براي بررسي شامل كنترل دما، وضعيت پوست و زخم، بررسي
عملكرد تناسلي ادراري و گوارشي مي باشد.
به دليل ماهيت بحراني دوره فوري بعد از عمل، طرح مراقبتي شامل
پايش دقيق مددجو و بررسي هاي مكرر براي اطمينان از بازگشت مددجو به
ثبات فيزيولوژيكي است.
در طول دوره نقاهت، پرستار از اطلاعات به دست
آمده از بررسي مجدد، تجزيه، تحليل و تاريخچه پرستاري قبل از عمل براي
مراقبت مددجو استفاده مي كند دستورات بعد از عمل مددجو نيز
دستورالعمل هايي را فراهم مي كند.نمونه اي از دستورات بعد از عمل شامل
موارد زير مي باشد:
-دفعات پايش علائم حياتي و انجام بررسي هاي ويژه
- انواع مايعات وريدي و سرعت انفوزيون
-داروهاي بعد از عمل (بويژه براي درد وتهوع)
-شروع دريافت داروهاي قبل از عمل به طوري كه شرايط بيمار اجازه
مي دهد(بعضي از داروهاي خوراكي بايد با تطبيق مناسب دوز دارويي به روش
وريدي تبديل شوند.)
-مايعات و غذاهايي كه بصورت خوراكي مجاز هستند.
-سطح فعاليتي كه مددجو مجاز است انجام دهد.
-وضعيتي كه مددجو بايد در تخت حفظ كند
-دريافت و دفع مايعات
- آزمايشات و مطالعات راديولوژيك
-دستورات ويژه (مثل ساكشن، مراقبت از درن هاي جراحي، اكسيژن
درماني، تعويض پانسمان و ...)
- پس از ثبات فيزيولوژيكي اهداف شامل: تسكين درد، بهبود تحرك،
افزايش آگاهي و توانايي مراقبت از خود و پيشگيري از عوارض است.
پرستار اثرات استرس جراحي و محدوديت هايي كه در تنظيم اهداف، برآيندهاي
مورد انتظار و مداخلات مربوط به هر مددجو ايجاد مي كند را مورد توجه
قرار مي دهد . برآيندهاي قابل اندازه گيري به اطمينان از بهبودي مناسب
بعد از جراحي كمك مي كند پرستار همه اهداف مراقبتي كه در مرحله قبل از
عمل مشخص شده اند را مورد توجه قرار مي دهد. مثال زير نمونه اي از هدف
و برآِيند هاي مورد انتظار براي دوره بعد از عمل مي باشد:
- راه هوايي مددجو باز باشد و به طور طبيعي و بدون تلاش نفس بكشد.
- علائم حياتي مددجو به سطح پايه قبل از عمل بازگردد.
-درجه حرارت مددجو به سطح پايه بازگردد.
-سطح مايعات و الكتروليت هاي مددجو متعادل بماند.
-مددجو تا حد امكان به سطح فعاليت قبل از عمل بازگردد.
- مددجو بعد از جراحي عملكرد فيزيولوژيك طبيعي را به دست آورد.
اولويت مراقبت شامل بررسي و تثبيت راه هوايي، بكار گيري اقدامات در
صورت بروز اختلال در راه هوايي و بررسي وضعيت تنفسي، گردش خون،
نورولوژيـك ، الكتروليت ها و كنترل درد مي باشد.با پيشرفت مددجو اولويت
ها بايد بر بازگشت فعاليت مددجو به سطح عملكرد قبل از عمل و بهتر از آن
متمركز باشد.عموما مددجو چند تشخيص پرستاري دارد.با تغيير در مشكلات
مددجو پرستار ممكن است اولويت ها را چند بار تغيير دهد.
زخم جراحي، اثرات بي حركتي طولاني در طول جراحي و نقاهت، عوامل خطرزاي
قبل از عمل ، سن، تأثير بيهوشي، داروها و مسكن ها، علل اصلي عوارض بعد
از عمل مي باشند.اقدامات پرستاري در مرحله بعد از عمل در جهت پيشگيري
از عوارض است،به طوري كه مددجو به بالاترين سطح عملكرد ممكن
بازگردد.ناتواني مددجو در مشاركت فعال در بهبودي، خطر ابتلا به عوارض
را افزايش مي دهد. در واقع همه سيستم هاي بدن ممكن است درگير شوند.
پرستار بايد همه سيستم هاي بدن را به تنهايي و با هم مورد توجه
قراردهد.
داروهاي بيهوشي ممكن است سبب تضعيف دستگاه تنفسي شوند.به منظور پيشگيري
از عوارض تنفسي، پرستار بلافاصله بعد از عمل مراقبت هاي ريوي را آغاز
مي كند. فوايد آموزش كامل قبل از عمل،زماني مشخص ميشود كه مددجويان
قادر به مشاركت فعال باشند. وقتي كه مددجو به هوش آمد ممكن است لازم
باشد كه پرستار در بازنگه داشتن راه هوايي اقدام كند. تدابير زير راه
هوايي را باز نگه ميدارد:
| |
 |
|
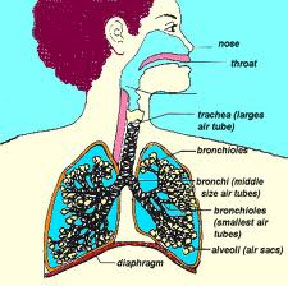
v مددجو را به پهلو بخوابانيد در حالي كه گردن كمي به سمت عقب
متمايل مي شود تا زبان جلو آمده و خروج ترشحات مخاطي از دهان تسهيل
شود.يك حوله كوچك تا شده زير سر قرار دهيد.تكنيك ديگر وضعيت دادن به سر
و گردن به منظور بازنگه داشتن راه هوايي بدين صورت است كه سر تخت كمي
بالا آورده شده و گردن اندكي به سمت عقب خم مي شود و سر به يك سمت مي
چرخد.پرستار ممكن است براي باز نگه داشتن راه هوايي در بعضي مددجويان
به طور مرتب از مانور جلو كشيدن فك و بالا بردن چانه استفاده كند.هرگز
دست ها ي مددجو را روي قفسه سينه قرار ندهيد،زيرا حداكثر اتساع ريه
كاهش مي يابد.
v راه هوايي مصنوعي و حفره دهان را ساكشن كنيد. بايد دقت شود در اثر
تحريك مداوم، رفلكس اق زدن كه ممكن است سبب استفراغ شود، رخ ندهد. قبل
از برداشتن راه هوايي مصنوعي،بايد ناحيه پشت آن ساكشن شود تا ترشحات
جمع نشود.
| |
 |
|
يكي از بزرگترين نگراني هاي پرستار انسداد راه هوايي است.چند
عامل از جمله ضعف تن عضلاني حلق و حنجره در اثر داروهاي بيهوشي، وجود
ترشحات در حلق، درخت برونشيال يا ناي ادم حنجره يا تحت گلوت مي توانند
سبب انسداد راه هوايي شوند . بعد از بيهوشي در بيشتر مواقع زبان، علت
انسداد راه هاي هوايي است.بررسي مداوم باز بودن راه هوايي ضروري
است.معمولا مددجويان در وضعيت به پهلو خوابيده قرار مي گيرند تا زماني
كه راه هوايي تميز شود.
پرستار به بررسي وضعيت تنفسي و صداهاي تنفسي بويژه تنفس سطحي،
آهسته و ضعيف شدن سرفه توجه مي كند.باز بودن راه هوايي تعداد و ريتم
تنفس، عمق تهويه، تقارن حركات قفسه سينه، صداهاي تنفسي و رنگ غشاي
مخاطي را نيز بررسي مي كند.مددجويان مسن تر، افراد سيگاري و مددجوياني
كه سابقه بيماري تنفسي دارند، مستعد ابتلا به عوارضي مثل آتلكتازي يا
پنوموني هستند.
در صورتي كه جراحي روي مهره هاي گردن انجام شده باشدهميشه
احتمال اختلال تنفسي وجود دارد.بيمار از نظر تقارن حركات تنفسي، تنفس
شكمي و صداهاي تنفسي غيرطبيعي كنترل مي گردد.ممكن است براي بيمار NGT
(لوله بيني-معده اي) گذاشته شود و همچنين ممكن است آسيب به عصب حنجره
در حين جراحي موجب ادم موقتي، خشونت صدا و ناتواني در سرفه موثر جهت
پاك كردن ترشحات ريوي گردد.مراقبت هاي پرستاري شامل: استراحت صوتي،
مرطوب كردن هوا(دستگاه بخور)رژيم پوره اي واستفاده از شوينده هاي دهان
مي باشد.
به منظور پيشگيري از عوارض تنفسي بايد بلافاصله مراقبت هاي ريوي آغاز
شود كه عبارتند از :
مددجويان را تشويق كنيد كه در هنگام بيداري،هر يك ساعت ورزش
هاي تنفسي را انجام دهند.مددجويان مسن،سيگاري و افرادي كه سابقه
بيماري تنفسي دارند مستعد ابتلا به عوارضي مثل آتلكتازي يا پنوموني
هستند.
به منظور به حداكثر رساندن دم، مددجورا تشويق به استفاده از
اسپيرومتري نماييد.بيمار بايد سعي كند به سطح دم قبل از عمل برسد.
در صورت امكان، مددجو را به خروج هر چه سريعتر از تخت تشويق
كنيد. راه رفتن از محدوديت در اتساع قفسه سينه جلوگيري كرده و تعداد
تنفس را افزايش مي دهد.به مددجوياني كه در تخت هستند، كمك كنيد در
هنگام بيداري، هر 1 تا 2 ساعت در تخت بچرخند و در صورت امكان
بنشينند.چرخيدن سبب اتساع ريه مي شود.نشستن سبب پايين آمدن اعضاي شكم
شده، بنابراين حركات ديافراگم و اتساع ريه راحت تر مي شود.
| |
 |
|
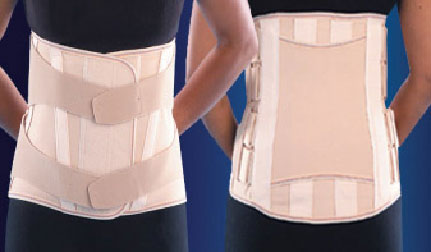
توجه: بيماراني كه جراحي ستون فقرات شده اند بر حسب نوع عمل تاچند ساعت
بعد عمل يا فرداي روز عمل استراحت مطلق هستند ولي لازم است هر 2 ساعت
از يك پهلو به پهلوي ديگربچرخند. هنگام تغيير وضعيت بايد تنه و اندام
ها در يك راستا باشند ممكن است لازم باشد بيمار با بريس) LSO , TLSO (
جابجا شود. معمولا بيماران از روز بعد از عمل با كمك فيزيوتراپ از تخت
خارج مي شوند.
راحتي مددجو را حفظ كنيد.مددجويي كه درد ندارد قادر به شركت
در برنامه بعد از عمل خواهد بود.درد مددجو را بررسي، ثبت، درمان و
ارزيابي كنيد.
بهداشت دهان را فراهم كنيد.
اكسيژن را طبق دستور تجويز كنيد و اشباع اكسيژن را به وسيله
پالس اكسي متر پايش كنيد
پالس اكسي متري بايد اشباع 92 تا 100 درصد را نشان دهد.
گردش خون
مددجو در معرض خطر عوارض قلبي و عروقي حاصل از خونريزي ناحيه
عمل،عوارض جانبي بيهوشي، اختلالات الكتروليتي و تضعيف مكانيسم هاي
طبيعي تنظيم گردش خون قرار دارد.بررسي دقيق تعداد و ريتم ضربان قلب و
فشار خون، وضعيت قلبي عروقي مددجو را نشان مي دهد.يك نوار ثبت ريتم
قلب(EKG) معمولا بعد از عمل گرفته مي شود و با نوار قبل از عمل مقايسه
مي شود.
اگر فشار خون مددجو به طور پيشرونده در هر بار اندازه گيري
كاهش يافت يا ضربان قلب تغيير كرد يا نامنظم شد، بايد به پزشك اطلاع
داده شود.
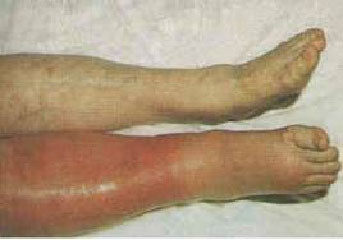
يك مشكل زودرس شايع، خونريزي است. از دست دادن خون ممكن است
خارجي(از طريق يك درن يا برش جراحي) يا داخلي باشد.هر نوع خونريزي ممكن
است سبب افت فشار خون، افزايش تعداد ضربان قلب وتنفس، پالس نخي شكل،
پوست سرد، مرطوب و رنگ پريده و بي قراري شود. در صورتي كه چنين
تغييراتي رخ دهد، بايد به جراح اطلاع داد.پرستار انفوزيون مايعات وريدي
را برقرار مي كند و ممكن است نياز باشد ميزان مايعات وريدي بيمار
افزايش يابد.
پيشگيري از عوارض ركود گردش خون
بعضي از مددجويان به دليل ماهيت جراحي، سن يا تاريخچه پزشكي
خود بيشتر در معرض خطر ركود خون وريدي هستند تدابير زير بازگشت خون
وريدي به قلب و جريان خون در گردش را بهبود مي بخشد.
مددجويان را تشويق كنيد در هنگام بيداري حداقل هر يك ساعت
ورزش هاي ساق پا را انجام دهند.ممكن است در اندام تحت عمل ورزش ممنوع
باشد
طبق تجويز پزشك از جورابهاي ضد آمبولي الاستيك يا جورابهاي
فشار هوايي استفاده كنيد.در هر 8 ساعت يك ساعت جوراب ها خارج شوند
ومراقبت از پوست بعمل آيد.
خروج سريعتر از تخت توصيه مي شود .
از قرار دادن مددجو در وضعيتي كه جريان خون به اندام ها را متوقف
مي كند اجتناب كنيد. مثل انداختن پاها روي هم و يا قرار گرفتن بالش
زير زانو كه موجب فشار بر عروق پشت زانو و تشكيل لخته مي شود.
| |
 |
|
پوزيشن بيماران در جراحي هاي ستون فقرات و نخاع به صورتي بايد
باشد كه محور شانه ها و لگن در يك راستا قرار گيرد.پشت بيمار به صورت
مستقيم و صاف حفظ شود.
با حفظ پوزيشن فوق بيمار مي تواند به پهلو ها برگردد.در اين
حالت يك بالش بين پاهاي بيمار گذاشته و زانوها كمي خم مي گردد.
از داروهاي ضد انعقاد طبق دستور استفاده كنيد.
مايعات خوراكي يا وريدي كافي تجويز كنيد تا از غليظ شدن عناصر
خوني مثل پلاكت ها و گلبول هاي قرمز جلوگيري شود.
بررسي وضعيت خون رساني اندامها
وضعيت خون رساني اندامها با توجه به زمان پرشدن مويرگي، نبض ها و رنگ و
دماي بستر ناخن و پوست بررسي مي شود. اگر مددجو تحت جراحي عروقي قرار
گرفته يا گچ يا وسايل محدود كننده اي دارد كه ممكن است گردش خون را
مختل كنند، پرستار نبض هاي محيطي و پر شدن مويرگي در نواحي ديستال به
ناحيه عمل را بررسي مي كند. نبض اندام مبتلا را نيز با اندام غير
مبتلا مقايسه مي كند.
علائم حياتي مددجو هر 15 دقيقه يا بيشتر پايش مي شود تا زماني كه شرايط
مددجو تثبيت شود.ممكن است لازم باشد كه تجويز اكسيژن ادامه يابد و از
داروها يا جايگزيني مايعات استفاده شود.گاهي اوقات براي شمارش سلول هاي
خون و مطالعات انعقادي، نمونه خون گرفته شده و به آزمايشگاه فرستاده مي
شود
كنترل درجه حرارت
تنظيم دما : تنظيم دما در دوره پس از عمل مهم است.افزايش گرماي بدن
سبب بهبود متابوليسم و در نتيجه بهبود عملكردهاي گردش خون و تنفس مي
شود.
محيط اتاق عمل و ريكاوري بي نهايت سرد هستند.در مددجوي بيهوش، كاهش
سطح فعاليت سبب كاهش متابوليسم و كاهش دماي بدن مي شود.زماني كه
مددجويان بيدار ميشوند از احساس سرما و ناراحتي شكايت مي كنند.طول مدت
زماني كه مددجو در اتاق عمل است،در از دست دادن حرارت نقش دارد جراحي
هايي كه نياز به باز شدن محفظه هاي بدن دارند نيز سبب از دست دادن
حرارت و لرز مي شوند. لرز مصرف انرژي را تا 40% افزايش مي دهد كه نياز
بيمار به اكسيژن را افزايش مي دهد.
1- تعويض لباسهاي مرطوب 2- انداختن پتو روي مددجو 3- گذاشتن كيسه
آبگرم در رختخواب بيمار 4- نوشانيدن مايعات گرم در صورت مجاز بودن 5
-پوشيده نگه داشتن سر 6- گرم كردن اتاق
سالمندان و كودكان بيشتر در معرض خطر مشكلات مربوط به هيپوترمي(كاهش
دما)هستند.
هيپرترمي بدخيم بعد از عمل
يك عارضه تهديد كننده زندگي در اثر بيهوشي است.هيپرترمي بدخيم
سبب افزايش تعداد تنفس، ضربان قلب، انقباضات نارس بطني، بي ثباتي فشار
خون، سيانوز، لكه لكه شدن پوست و سفتي عضلات مي شود.اگرچه افزايش دما
اغلب در مرحله القاي بيهوشي ديده مي شود، نشانه ها ممكن است 24 تا 72
ساعت بعد از عمل عود كند.درصورت عدم تشخيص و درمان سريع، اين وضعيت مي
تواند كشنده باشد.
درجه حرارت بيماربه دقت كنترل مي شود. به دليل اينكه افزايش دما ممكن
است اولين علامت عفونت باشد، پرستار مددجو را از نظر منبع احتمالي
عفونت از جمله محل سرم، زخم جراحي و دستگاه تنفسي وادراري ارزيابي مي
كند. افزايش دما ممكن است اولين علامت عفونت باشد، پرستار مددجو را از
نظر منبع احتمالي عفونت از جمله محل سرم، زخم جراحي ، دستگاه تنفسي و
ادراري ارزيابي مي كندعلاوه بر اين بايد به پزشك اطلاع داده شود و
همچنين ممكن است ارزيابي بيشتر شامل انجام و بررسي كشت خون، خلط و
ادرار لازم باشد.
اقدامات بعد از عمل از جمله تنفس عميق و سرفه، خروج از تخت، برداشتن
سريع سوندهاي ادراري باقي ماندني و كاتتر هاي وريدي و مراقبت آسپتيك از
زخم جراحي خطر عفونت بعد عمل را كاهش مي دهد.
تعادل مايع و الكتروليت
به دليل خطر اختلالات مايع و الكتروليت در مددجو، پرستار وضعيت
هيدراتاسيون را بررسي مي كند و عملكرد قلبي و نورولوژيك را از نظر
علائم اختلالات الكتروليتي پايش مي كند.مقادير آزمايشگاهي پايش شده را
با مقادير پايه مددجو مقايسه مي كند. يك مسئوليـت مهم پرستار، باز نگه
داشتن انفوزيون هاي وريدي و حفظ كفايـت آنها است. تنها منبع دريافت
مايعات در ساعت اوليه بعد از جراحي از طريق كاتتر هاي وريدي است.پرستار
محل ورود كاتتر را مشاهده مي كند تا مطمدن شود كه بطور كامل داخل رگ
قرار گرفته و مايع بطور آزادنه جريان دارد.ثبت صحيح دريافت و دفع
مايعات(I&O) به بررسي عملكرد كليوي و گردش خون كمك مي كند.
پرستار همه مايعات دفعي از جمله: ادرار،ترشحات درن ها كه از طريق
جراحي گذاشته شده اند، ترشحات گوارشي(استفراغ، اسهال)، و درناژ زخم ها
وحتي تعريق را اندازه مي گيرد .
بعد از عمل مددجو اغلب خواب آلود است. آگاهي به محيط در حفظ
وضعيت روحي مددجو مهم است.پرستار مكررا مددجو را بيدار ميكند و توضيح
مي دهد كه جراحي تمام شده، پروسيجرها ومراقبت هاي پرستاري را كه قرار
است انجام دهد به بيمار توضيح مي دهد. وقتي كه داروهاي بيهوشي
متابوليزه شدند، رفلكس هاي مددجو، قدرت عضلات و سطح هوشياري برمي
گردد.مددجو بايد قبل از ترخيص از ريكاوري حداقل به شخص و
مكان(بيمارستان)آگاه باشد.پرستار رفلكس هاي مردمك ، بلع و حركت اندام
ها را بررسي مي كند.هر تغييري در سطح هوشياري بايد به سرعت به پزشك
گزارش شود.اگر مددجويي جراحي بر بخشي از سيستم نورولوژيك دارد ، پرستار
بررسي نورولوژيكي كامل تري را انجام ميدهد. به عنوان مثال اگر مددجو
عمل جراحي در ناحيه ستون فقرات و نخاع دارد، پرستار حس و حركت، جريان
خون و نبض هاي محيطي و وجود هماتوم در ناحيه عمل را به طور مكرر بررسي
مي كند.
در جراحي هايي كه در ناحيه گردن انجام مي شود بايد به افزايش
تورم گردن، سختي در بلع و ديسترس تنفسي توجه شود
فقدان حس و حركت دركسانيكه بيهوشي نخاعي يا اپيدورال داشته
اند براي چند ساعت باقي مي ماند.
بررسي انسجام پوست و شرايط زخم
پرستار وضعيت پوست مددجو را از نظر راش، كبودي، خراش، يا سوختگي با
كوتر بررسي مي كند.
راش ممكن است نشان دهنده حساسيت دارويي يا آلرژي باشد.خراش يا كبودي
ممكن است در اثر پوزيشن نامناسب در تخت عمل، محدود كردن (بستن دست ها و
پاها به تخت يا اتصالات آن) يا اختلالات انعقادي ايجاد شود.
سوختگي ها ممكن است نشان دهنده قرار گرفتن نا مناسب پد كوتري
الكتريكي بر روي پوست باشد.
سوختگي يا صدمه جدي به پوست بايد در گزارش ثبت وبه پزشك اطلاع داده
شود.
بعد از عمل اغلب زخم هاي جراحي با يك پانسمان پوشانده مي شود كه
از ناحيه زخم حفاظت و ترشحات را جمع آوري مي كند پرستار مقدار، رنگ و
بو و قوام ترشحات روي پانسمان را مشاهده و ثبت مي كند.ترشحات خونابه اي
بلافاصله بعد از عمل شايع هستند.پرستار مقدار ترشحات را با توجه به
تعداد گازهاي اشباع شده با خون تخمين مي زند. اگر بر روي سطح خارجي
پانسمان ترشحات ديده شد، راه ديگر بررسي، كشيدن يك دايره در اطراف
ترشحات و ذكر تاريخ و زمان است.در بررسي زخم توجه به اينكه لبه هاي زخم
به هم نزديك شده اند و هيچ گونه خونريزي يا ترشحات فعالي وجود ندارد
مهم است.پرستار در مراقبت از زخم از تكنيك آسپتيك استفاده مي كند. درن
هاي جراحي بايد باز باشد تا ترشحات بتوانند از زخم خارج شوند.بررسي زخم
اهميت ويژه اي دارد زيرا پايه اي براي محاسبه طول اقامت مددجو در
بيمارستان است.
- در تومورهاي گردني، خيس شدن پانسمان ممكن است نشانه نشت (Cerebro
Spinal Fluid) CSF از محل جراحي باشد.احتمال عفونت يا واكنش التهابي در
بافت هاي اطراف گردن وجود دارد و موجب درد شديد مي گردد.
- اولين پانسمان در جراحي هاي ستون فقرات معمولا 24 ساعت بعد توسط
پزشك انجام مي شود.
- پانسمان بايد تميز و خشك نگه داشته شود و به پانسمان محل ايلياك
توجه شود.
-مراقبت از همووك حائز اهميت است.
- بررسي سطح تحرك مددجو نيز مهم است.اگر مددجو قادر يا مايل به
حركت در تخت نباشد، نگراني از گسترش زخم فشاري وجود دارد مي توان از
تدابير پيشگيري كننده مثل برنامه چرخيدن در تخت و ابزارهاي كاهش فشار
استفاده كرد.(تشك هوا در صورت مجاز بودن)
- در بعضي از جراحي هاي ستون فقرات و نخاع بيمار بعد از بستن
كمربند يا بريس اجازه حركت و جابه جايي را دارد.
-مراقبت از پوست زير بريس الزامي است.
-هنگامي كه بيمارout of bed مي شود بايد مطمئن شويم اقدامات لازم
جهت كاهش خطر افتادن بيمار به دليل سرگيجه ، عدم تعادل، ضعف و ...
انجام شود.
- بهتر است بيمار به كمك پرستار يا فيزيوتراپ از تخت خارج شده يا
حركت كند و به آهستگي گام بردارد.
- روش صحيح از تخت خارج شدن پس از پوشيدن بريس به اين صورت است:
-ابتدا بايد به يك پهلو برگردد سپس با فشار دادن كف دست ها بر تخت
در وضعيت نشسته قرار گيرد در همين زمان پرستار پاهاي بيمار را از روي
تخت پايين مي آورد و با كمك(مثل استفاده از واكر) و حمايت، بيمار را از
تخت خارج مي كند.
بررسي عملكرد دستگاه ادراري
-مددجو ممكن است بر حسب نوع جراحي، كنترل ادراري را براي 8 تا
12 ساعت بعد از بيهوشي به دست نياورد.
- داروهاي بيهوشي اپيدورال يا نخاعي ممكن است از احساس پري
مثانه جلوگيري كنند.پرستار قسمت تحتاني شكم درست بالاي ناحيه عانه را
از نظر اتساع مثانه با لمس بررسي مي كند.
- اگر مددجو سوند ادراري دارد بايد ميزان ادرار در افراد
بزرگسال 30 تا 50 ميلي ليتر در ساعت باشد.
-پرستار رنگ و بوي ادرار را مشاهده، بررسي، ثبت و در صورت وجود
مشكل اقدامات پرستاري لازم را انجام ميدهد.
- ممكن است بيمار، جراحي در بخش هايي از دستگاه ادراري داشته
باشد كه بر حسب نوع عمل ، براي حداقل 2 تا 12 ساعت ادرار خوني ديده مي
شود. پرستار بررسي مداوم عملكرد تناسلي ادراري را انجام مي دهد.
بررسي عملكرد دستگاه گوارش
-داروهاي بيهوشي حركت دستگاه گوارش را آهسته مي كنند وممكن است
سبب تهوع واستفراغ شوند.به طور طبيعي در طول مرحله بهبودي، كاهش يا
فقدان صداهاي روده در همه مناطق چهارگانه شكمي سمع مي شود.پرستار شكم
را از نظر اتساع (كه ممكن است در اثر تجمع گاز ايجاد شود) مشاهده و
بررسي مي كند. در مددجوياني كه جراحي شكمي داشت در صورت بروز خونريزي
داخلي اتساع شكم رخ مي دهد اما اين يك علامت ديررس خونريزي است.اتساع
شكم(نفخ) ممكن است در مددجوياني كه درحين جراحي دچاردستكاري روده ها
شده اند رخ دهد. پرستار هنگامي كه مددجو براي اولين بار مايعات خوراكي
را دريافت مي كند وي را از نظر احتمال آسپيراسيون يا وجود تهوع و
استفراغ پايش مي كند.
- بررسي از نظر بازگشت حركات دودي هر 4 تا 8 ساعت انجام مي
شود.پرستار به طور روتين شكم را از نظر شناسايي بازگشت صداهاي طبيعي
روده سمع مي كند.5 تا 30 صداي بلند در دقيقه در هر يك از بخش هاي
چهارگانه شكم، نشان مي دهد كه حركات دودي برگشته است ويااينكه بيمار
دفع گازداشته است. همچنين در مورد دفع گاز سوال مي پرسد كه يك علامت
مهم و نشان دهنده عملكرد طبيعي روده است.اگر مددجو لوله بيني – معده اي
دارد (NGT) دارد از نظر باز بودن لوله و رنگ ومقدار ترشحات بايد بررسي
شود.
-به منظور كاهش تهوع بايد از حركت ناگهاني مددجو جلوگيري
شود.مددجومي تواند قطعه هاي يخ يا جرعه هاي آب را در زمان رسيدن به بخش
دريافت كند.در زمان NPO بودن، دهان شويه به پيشگيري از خشكي و طعم بد
دهان و جلوگيري از حالت تهوع كمك مي كند.
- به دليل كندي حركات روده (تهوع، استفراغ )و سستي ناشي ازبي
هوشي عمومي بيمار مايعات نمي نوشد.به محض تحمل و در صورت داشتن دستور،
يك رژيم مايعات صاف(ساده)تجويز مي گردد كه موجب پيشگيري از عوارض
گوارشي و بازگشت دفع طبيعي مي گردد.
دستيابي به استراحت و راحتي
با رفع اثرات بيهوشي ممكن است درد مددجويان افزايش يابد. تسكين درد از
جمله عملكردهاي ضروري پرستار است.
درد حاد برش جراحي بخصوص در اعمال جراحي روي استخوان مثل لامينكتومي و
...سبب مي شود كه مددجويان بي قرار شده و ممكن است همين علت تغييرات
موقت در علائم حياتي باشد. در حين درد، شروع ورزش هاي تنفسي سرفه و
تنفس عميق مشكل است. در صورتي كه جراحي بر روي مهره هاي گردني باشد،
درد ممكن است به شانه ها و ناحيه پس سري تير بكشد بيمار معمولا يك
Collar
دارد كه هنگام حركت بايد همراه گردن، بدن خود را نيز
بچرخاند.سر وشانه ها و سينه در يك محور باشند و در صورتي كه جراحي بر
روي مهره هاي كمري باشد درد ممكن است به كفل ها و مفاصل انتشار يابد.
اگر بيمار فيوژن استخواني با پيوند خار ايلياك داشته باشد درد
شديدي خواهد داشت. محل دهنده پيوند از نظر هماتوم كنترل و حتمأبايد
مسكن تجويز گردد.
زخم ناحيه عمل ممكن است تنها منبع درد باشد.
تحريك حاصل از تيوب هاي تخليه ترشحات، پانسمان يا گچ محكم و
كشش هاي عضلاني در اثر وضعيت دادن روي تخت عمل مي تواند سبب درد و
ناراحتي شود.
تجويز مسكن هاي مخدر :پرستار بايد مسكن ها را در حد مجاز در
24 تا 48 ساعت اول بعد از عمل جراحي استفاده كند.
مخدرها مثل مرفين با كنترل تعداد تنفس و وضعيت عمومي بيمار
بايد تجويز گردند
پرستار مي تواند از ساير تدابير تسكين درد از جمله وضعيت
دادن، ماساژ، انحراف فكر، يا تصوير سازي ذهني استفاده كند.
به مددجو فرصت دهيد تا درباره احساس خود در مورد ظاهرش صحبت
كند.
جهت از بين رفتن نگراني بيمار با او صحبت كنيد.واكنش هاي جسمي
و عاطفي بيمار را بررسي و به پزشك گزارش دهيد.جهت بدست آوردن استقلال و
انجام فعاليت هاي روزانه مي توان بيمار را به فيزيوتراپي و كاردرماني،
گاهاً روان درماني و يا مشاوره با روان پزشك ارجاع داد.
·ظاهر زخم ها، پانسمان هاي بزرگ، درن ها و تيوب ها و در
جراحي هاي ستون فقرات ، پوشيدن بريس ،گردنبند ها ، اثرات جراحي مثل
محدوديت حركت و فعاليت ممكن است در وضعيت روحي و تصوير ذهني از خود در
بيمارتغييرات دائمي و مشكل ساز ايجاد كند.
· در مراقبت بعد از عمل ، ارزشيابي مددجو بايد بطور مداوم انجام
گردد و اگر انتظارات طبق پيش بيني پيش نرود پرستار طرح مراقبتي را بر
اساس اولويت نيازهاي وي بازنگري مي كند و بايد جهت بازگشت مددجو به يك
وضعيت پايدار تلاش گردد.
روش تحويل بيمار از اتاق عمل
اطمينان از بيمار به طور صحيح(چك دستبند با پرونده)
اطلاع از نوع عمل
اطلاع از مراقبت خاص مورد نياز بيمار از اتاق عمل تا بخش مثل بستن
Collar ، حفظ پوزيشن خاص و ...
دريافت گزارش دقيق از مسئول تحويل بيماراز ريكاوري
قرار داشتن بيمار در وضعيت امن روي برانكارد و گرم نگه داشتن وي
بررسي موارد زير :
سطح هوشياري، علايم حياتي، كنترل محل عمل(وضعيت پانسمان، درن و
...)،بررسي نورولوژيك، بررسي پوست(سوختگي با كوتر يا هر گونه مورد غير
عادي)، برون ده ادراري، سطح راحتي و پوزيشن بيمار،كنترل اتصالات بيمار
مثل سوند فولي، آنژيوكت و ...، چك دستورات پزشك ، بخصوص دستور انتقال
بيمار به ICU يا ... و كنترل اوراق پرونده.
در صورتيكه امكان ترخيص بيمار بعد از عمل وجود داشت موارد ذيل بايد
توسط پرستار به بيمار آموزش داده شود:
1. آموزش هاي مورد نياز مرتبط با نوع عمل جراحي انجام شده براي
بيمار
الف) مراقبت از زخم و يا محل جراحي
ب) نحوه فعاليت و مراقبت از خود
2. رژيم غذايي
3.نحوه مصرف داروها و عوارض آنها
4.زمان مراجعه براي پانسمان و پيگيري درمان
سوزان سي اسملتر مغز و اعصاب، پرستاري داخلي،جراحي برونرسودارث.ترجمه
احمدعلي اسدي نوقابي،شيواسادات بصام پور.تهران :انتشارات انديشه
رفيع،بهار 1390
كارول،تيلور،اصول پرستاري تيلور:مفاهيم پرستاري، ترجمه زهرا صفوي بيات،
افسانه افتخاري منش و ديگران.نشر بشري، چاپ دوم، 1389.
Kozier, B. Erb,G.Berman,A.Snyder, S. Fundamentals of Nursing.
Concepts, Process, and Practice.7th edition. NewJersy:PrenticeHall,
2008
Potter, P.A. and Perry A.G. Fundamental of Nursing.5th
ed.St.Louis:MosbyINC.,2010
|